- Лайфхак для заболевших: что делать, если недоступен аппарат ИВЛ
- Неинвазивная вентиляция легких в домашних условиях: возможности современного оборудования, показания, выбор аппарата
- Показания к проведению ИВЛ в домашних условиях без трахеотомии
- Нужен ли домашний аппарат для неинвазивной ИВЛ пациенту с COVID-19
- Основные преимущества БИПАПов и сервовентилятора ResMed
- Сколько стоит аппарат для неинвазивной ИВЛ для дома
- Как правильно выбрать аппарат для неинвазивной вентиляции легких на дому
- Чурсин В.В. Искусственная вентиляция легких (учебно-методическое пособие)
- Информация
- Физиология дыхания
- Анатомия
- Острая дыхательная недостаточность
- Искусственная вентиляция легких
- Принципы работы аппаратов ИВЛ
Лайфхак для заболевших: что делать, если недоступен аппарат ИВЛ
Одной из главных проблем, с которой столкнулись медики всего мира во время пандемии, это нехватка аппаратов ИВЛ, для лечения особо тяжелых случаев. Однако в этом случае можно прибегнуть к старой медицинской практике отвода слизи их легких, советуют специалисты.
Если у вас появятся легочные симптомы коронавирусной пневмонии, может быть летальное повреждение от выпота (слизь заполняет легкие) или цитокиновой бури (организм чрезмерно реагирует с большим выпотом) Много лет назад физиотерапевты успешно лечили это методом ПД — Постурального дренажа.
Это когда пациент переворачивается через перекладину или лежит на наклонной поверхности, чтобы наклонить легкие и бронхи вверх ногами. Слизь начнет вытекать, и будет возможность откашляться. Можно так же добавить ритмичные похлопывания по спине в области лёгких, это так же способствует отхождению слизи.
Это легко сделать и самому и членам своей семьи. Просто лягте в нужное положение и позвольте слизи течь, помогая дыхательными техниками, которые подчеркивают полный, продолжительный вдох через нос, и потом выдох скоз зубы, долго и ровно, затем прокашляться. Так же один из простых способов это лежать на большом тренировочном мяче.
Начните, как только вы почувствуете, что легкие наполняются слизью. Не ждите, пока вы настолько заболеете, что начнете задыхаться. Хватит 20 — 30 минут несколько раз в день, но особенно важно делать это с утра (за ночь собирается много слизи).
ПД делали в доме престарелых в американском штате Вермонт во время эпидемии гриппа 1976 года для постоянных пациентов. Они не потеряли никого, в то время как другие дома престарелых потеряли десятки жизней.
Источник
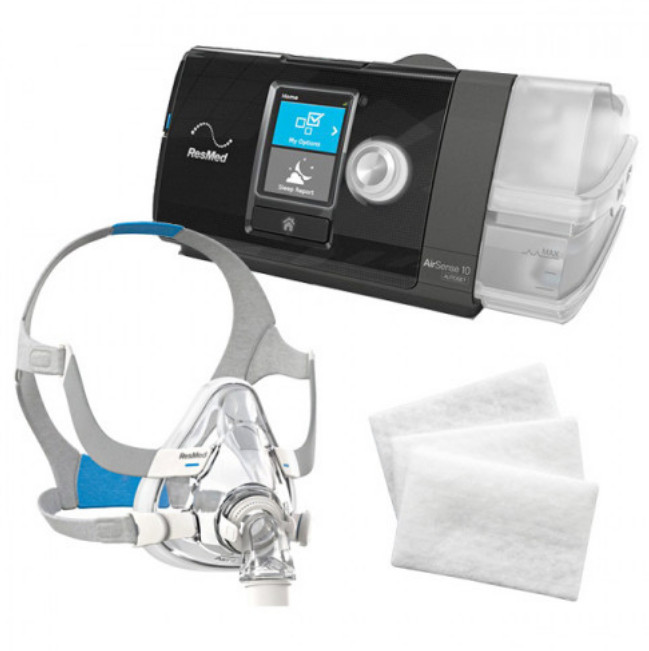
Неинвазивная вентиляция легких в домашних условиях: возможности современного оборудования, показания, выбор аппарата
Современные высокотехнологичные аппараты для СИПАП- и БИПАП-терапии позволяют проводить неинвазивную вспомогательную и принудительную искусственную вентиляцию легких в домашних условиях, то есть в максимально комфортной для пациента обстановке. Такие устройства можно максимально гибко настраивать, учитывая диагноз, тяжесть заболевания, возраст и иные факторы. Кроме того, автоматические модели способны подстраиваться под особенности дыхания пациента в конкретный момент времени, самостоятельно корректируя параметры рабочего режима.
Благодаря этому, обеспечивается эффективная респираторная поддержка и, одновременно, сводится к минимуму риск осложнений.
Современное оборудование для вентиляции легких в домашних условиях обеспечивает эффективную респираторную поддержку и максимальный комфорт пациента
К безусловным плюсам последнего поколения аппаратов неинвазивной ИВЛ для домашнего использования также следует отнести их компактность, надежность, простоту обслуживания, возможность расширения функциональности за счет:
- подачи кислорода в контур системы или непосредственно в маску;
- дополнительного модуля с пульсоксиметрическим датчиком для определения насыщения крови кислородом и др.
Показания к проведению ИВЛ в домашних условиях без трахеотомии
Неинвазивная вентиляция легких может проводиться пациентам с дыхательной недостаточностью, возникшей вследствие различных заболеваний, включая:
- обструктивные, в т.ч. бронхиальную астму, ХОБЛ (хроническую обструктивную болезнь легких), муковисцидоз;
- рестриктивные, в т.ч. кифосколиоз, нервно-мышечные заболевания, синдром гиповентиляции при ожирении.
Использование аппарата для НИВЛ также показано при расстройствах дыхания во время ночного сна у пациентов с синдромами обструктивного апноэ (СОАС), Ундины.
Больные с вышеперечисленными нарушениями нуждаются в длительной, а в определенных случаях и пожизненной респираторной поддержке. При правильном выборе оборудования, грамотной настройке режима терапии, регулярном контроле состояния пациента и аппарата такую помощь можно и нужно оказывать амбулаторно.
Согласно статистическим данным, неинвазивная вентиляция легких в домашних условиях позволяет не только максимально сохранить качество жизни человека, но и значительно продлить ее.
Нормализация вентиляции легких во время ночного сна дает возможность людям с обструктивным апноэ жить полноценной жизнью, снижая риск развития сердечно-сосудистых заболеваний, диабета, ожирения, способствуя улучшению обмена веществ, памяти, внимания, настроения, работоспособности.
Нужен ли домашний аппарат для неинвазивной ИВЛ пациенту с COVID-19
Однозначного ответа на этот вопрос нет, и не может быть. К счастью, у большинства зараженных вирусом SARS-CoV-2 заболевание протекает в легкой форме или вообще бессимптомно. Таким больным аппарат для неинвазивной вентиляции легких не нужен – ни дома, ни в больнице.
При тяжелом течении болезни, сопровождающимся быстро прогрессирующей дыхательной недостаточностью, пациентам показано лечение в стационаре, в отделении интенсивной терапии. В клинике неинвазивная вентиляция легких с помощью CPAP и BiPAP-аппаратов может применяться в схемах лечения больных с коронавирусной инфекцией в качестве связующего звена между консервативной терапией и интубацией, способствуя:
- предотвращению интубации;
- сокращению продолжительности инвазивной ИВЛ;
- облегчению восстановления естественного дыхания, уменьшению риска осложнений при отлучении пациента от аппарата искусственной вентиляции легких (экстубации).
Решение перевести на амбулаторное лечение выздоравливающего пациента с COVID-19, который все еще нуждаются во вспомогательной респираторной поддержке, принимает лечащий врач после всесторонней оценки клинической картины. Для этого необходимо:
- наличие аппарата для вентиляции легких в домашних условиях;
- возможность изоляции человека и его обслуживания без риска инфицирования окружающих;
Улучшенная эргономика интерфейсов аппаратов НИВЛ ResMed и возможность комплектации гипоаллергенными фильтрами повышает удобство их использования в домашних условия
- способность больного активно участвовать в амбулаторном наблюдении.
- Важно! Респираторная поддержка в домашних условиях сопоставима с помощью, оказываемой в стационаре, лишь тогда, когда аппарат справляется с поставленными задачами, работает корректно и без сбоев. Далеко не все представленное на рынке оборудование обладает достаточной функциональностью и надежностью. Поэтому к выбору аппарата для неинвазивной вентиляции легких на дому нужно отнестись максимально серьезно.
Основные преимущества БИПАПов и сервовентилятора ResMed
Австралийская компания ResMed уже 30 лет лидирует на рынке медицинской техники и аксессуаров для респираторной поддержки, занимаясь научными разработками, внедряя инновационные технологии и устанавливая новые стандарты качества, комфортабельности, функциональности и эффективности лечения.
Девиз ResMed – Меняем жизнь с каждым вдохом
Выпускаемые под этой маркой аппараты неинвазивной ИВЛ для домашнего использования по цене, функциональности и надежности находятся вне конкуренции.
В перечень продукции входят CPAP и BiPAP-аппараты различного типа, а также сервовентилятор.
К главным преимуществам оборудования ResMed следует отнести:
- надежность и простоту использования – одни из важнейших факторов при эксплуатации в домашних условиях;
- исключительное удобство для пациента – незаменимое качество оборудования, предназначенного для длительного и постоянного применения;
- максимальный терапевтический эффект и, одновременно, предельно щадящее действие при правильном выборе аппарата и интерфейса, адаптации прибора и режима вентиляции к потребностям конкретного пациента;
- опциональную комплектацию различными аксессуарами, включая дополнительный модуль с пульсоксиметрическим датчиком, гипоаллергенные фильтры и прочие принадлежности;
- возможность дистанционного контроля процесса и результатов терапии с помощью специального программного обеспечения.
Сколько стоит аппарат для неинвазивной ИВЛ для дома
Стоимость аппарата ИВЛ для домашнего использования напрямую зависит от его функциональных возможностей.
- Важно! При выборе аппарата неивазивной вентиляции легких для дома цена не должна быть определяющим критерием. Недопустимо экономить на тех функциях, которые нужны и, напротив, нет необходимости переплачивать за режимы и модули, которыми вы не будете пользоваться.
Адаптивный сервовентилятор AirCurve 10 CS PaceWave – аппарат для неинвазивной ИВЛ для домашнего использования
Как правильно выбрать аппарат для неинвазивной вентиляции легких на дому
Доверьте решение этой непростой и очень важной задачи профессионалам. Определиться с моделью аппарата для неивазивной ИВЛ для дома поможет врач:
- специализирующийся в данном направлении;
- разбирающийся в технических характеристиках конкретных аппаратов;
- имеющий практический опыт индивидуальной подгонки интерфейса и настройки режима неинвазивной ИВЛ для домашнего использования с учетом анатомических и физиологических особенностей пациента, его диагноза.
Обратившись к помощи специалистов компании «Унимедика», вы сможете:
- Проконсультироваться у врача экспертного уровня, работающего с оборудованием ResMed. С нами сотрудничают пульмонологи, сомнологи, реаниматологи, неонатологи и другие сертифицированные специалисты, занимающиеся лечением больных с нарушениями дыхания.
- Приобрести оригинальный аппарат с нужными характеристиками без посреднических наценок – цена любой модели ИВЛ для домашнего использования минимальна и определяется производителем.
- Получить гарантии безотказной работы прибора. Мы являемся единственным на территории Российской Федерации официальным дистрибьютором компании ResMed, все наши сотрудники прошли специальное обучение и имеют соответствующие сертификаты. Это позволит вам купить аппарат после предварительной профессиональной проверки и подготовки, с гарантийной и постгарантийной сервисной поддержкой.
Источник
Чурсин В.В. Искусственная вентиляция легких (учебно-методическое пособие)
Информация
Физиология дыхания
Анатомия
Проводящие пути
Нос — первые изменения поступающего воздуха происходят в носу, где он очищается, согревается и увлажняется. Этому способствует волосяной фильтр, преддверие и раковины носа. Интенсивное кровоснабжение слизистой оболочки и пещеристых сплетений раковин обеспечивает быстрое согревание или охлаждение воздуха до температуры тела. Испаряющаяся со слизистой оболочки вода увлажняет воздух на 75-80%. Длительное вдыхание воздуха пониженной влажности приводит к высыханию слизистой оболочки, попаданию сухого воздуха в легкие, развитию ателектазов, пневмонии и повышению сопротивления в воздухоносных путях.
Трахея — основной воздуховод, в ней согревается и увлажняется воздух. Клетки слизистой оболочки захватывают инородные вещества, а реснички продвигают слизь вверх по трахее.
Бронхи (долевые и сегментарные) заканчиваются концевыми бронхиолами.
В альвеолах происходит газообмен между кровью легочных капилляров и воздухом. Общее число альвеол равно примерно 300 млн., а суммарная площадь их поверхности — примерно 80 м 2 . Диаметр альвеол составляет 0,2-0,3 мм. Газообмен между альвеолярным воздухом и кровью осуществляется путем диффузии. Кровь легочных капилляров отделена от альвеолярного пространства лишь тонким слоем ткани — так называемой альвеолярно-капиллярной мембраной, образованной альвеолярным эпителием, узким интерстициальным пространством и эндотелием капилляра. Общая толщина этой мембраны не превышает 1 мкм. Вся альвеолярная поверхность легких покрыта тонкой пленкой, называемой сурфактантом.
при низком давлении растяжения, уменьшает действие сил, вызывающих накопление жидкости в тканях. Кроме того, сурфактант очищает вдыхаемые газы, отфильтровывает и улавливает вдыхаемые частицы, регулирует обмен воды между кровью и воздушной средой альвеолы, ускоряет диффузию СО2, обладает выраженным антиокислительным действием. Сурфактант очень чувствителен к различным эндо- и экзогенным факторам: нарушениям кровообращения, вентиляции и метаболизма, изменению РО2 во вдыхаемом воздухе, загрязнению его. При дефиците сурфактанта возникают ателектазы и РДС новорожденных. Примерно 90-95% альвеолярного сурфактанта повторно перерабатывается, очищается, накапливается и ресекретируется. Период полувыведения компонентов сурфактанта из просвета альвеол здоровых легких составляет около 20 ч.
2. Резервный объем вдоха (РОвд – IRV – Inspiratory Reserve Volume) — объем, который может дополнительно поступить после спокойного вдоха, т.е. разница между нормальной и максимальной вентиляцией. Нормальное значение: 2-2,5 л (около 2/3 ЖЕЛ).
увеличением скорости потока (форсирование вдоха или выдоха) сопротивление дыхательных путей увеличивается.
Сопротивление дыхательных путей зависит также от объема легких. При большом объёме паренхима оказывает большее «растягивающее» действие на дыхательные пути, и их сопротивление уменьшается. Применение ПДКВ (PEEP) способствует увеличению объема легких и, следовательно, снижению сопротивления дыхательных путей.
Сопротивление дыхательных путей в норме составляет:
4. Повышенная вентиляция — любое увеличение альвеолярной вентиляции по сравнению с уровнем покоя, независимо от парциального давления газов в альвеолах (например, при мышечной работе).
12.Асфиксия — остановка или угнетение дыхания, связанные, главным образом, с параличом дыхательных центров или закрытием дыхательных путей. Газообмен при этом резко нарушен (наблюдается гипоксия и гиперкапния).
В целях диагностики целесообразно различать два типа нарушений вентиляции — рестриктивный и обструктивный.
Острая дыхательная недостаточность
| Вид гипоксии | Причины |
| Гипоксическая гипоксия |